- Neue Artikel
- Was Patienten sagen – Fortsetzung
- Praxis/ online Terminvergabe
- Warum die Diagnose einer psychosomatischen Erkrankung häufig eine Fehldiagnose ist
- Gefäßkompressionssyndrome
- Haben Sie Fragen?
- Checkliste Gefäßkompressionssyndrome
- Beschreibung Ihrer Symptome
- Erklärung der geschlechtsspezifischen Unterschiede bei den klinischen Symptomen von abdominalen vaskulären Kompressionssyndromen: Varikozele und Penis-/Hodenschmerzen – ihre Hauptmanifestation bei Männern.
- Die Varikozele wird überwiegend durch eine Kompression der linken Nierenvene verursacht
- Muskuloskelettale Besonderheiten der weiblichen Pubertät
- Lordose /Hohlkreuz – Ursache zahlreicher abdomineller Kompressionssyndrome
- Die Anhebung einer Vene erzwingt deren Kompression
- Truncuskompression bei Kindern
- Lordogenetisches Mittellinensyndrom
- Neurologische Folgen des Mittellinienstauungssyndroms
- Erfolgreiche Behandlung einer Teenagerin, die aufgrund extremer postprandialer Schmerzen nicht essen und aufgrund einer Spastik im linken Bein nicht gehen konnte.
- Schwere Ataxie bei einer jungen Frau mit schwerer venöser Rückenmarksstauung – vollständige Heilung nach Dekompression der linken Nierenvene
- Alle abdominalen Kompressionssyndrome liegen in der Lordose begründet
- Das „Nussknacker“-Syndrom ist eine Fehlbezeichnung
- May-Thurner-Konstellation /May-Thurner-Syndrom/Cockett’s syndrome/Vena iliaca-Kompressionssyndrom
- Mittelliniensyndrom (Stauung der Mittellinienorgane)
- Pelvines Kongestionssyndrom
- Truncus-coeliacus-Kompression / Dunbar-Syndrom / MALS / Ligamentum arcuatum-Syndrom
- Wilkie-Syndrom / Arteria-mesenterica-superior-Syndrom
- Kompression der Vena cava inferior
- Quantifizierung der Gefäßkompressionssyndrome mit der PixelFlux-Technik
- Bindegewebserkrankungen begünstigen kombinierte Kompressionssyndrome
- Posturales Tachykardiesyndrom (POTS) – die hämodynamische Folge von Gefäßkompressionssyndromen und lockerem Bindegewebe
- Unruhige Beine (restless legs) – Folge venöser Kompressionssyndrome
- Pudendusneuralgie bei vaskulären Kompressionssyndromen
- Ein neues sonographisches Zeichen für eine schwere orthostatische Beckenvenenstauung
- Migräne und Multiple Sklerose
- Behandlung von Kompressionssyndromen
- Fehler bei der Therapie von Gefäßkompressionssyndromen
- Embolisation – Irrweg bei venösen Kompressionssyndromen
- Risiken von Stents bei venösen Kompressionssyndromen
- Chirurgische Behandlung von abdominalen Kompressionssyndromen: Die Bedeutung der Bindegewebshypermobilität
- Nutcracker and May-Thurner syndrome: Decompression by extra venous tube grafting and significance of hypermobility related disorders
- Chronisches regionales Schmerzsyndrom (CRPS) verursacht durch Venenkompressionen und mechanische Reizung des Plexus coeliacus
- Vaskuläre Kompressionssyndrome, die ich kürzlich entdeckt habe
- Kaleidoskop lehrreicher Krankheitsverläufe
- Eine venöse Stauung im Rückenmark kann möglicherweise zur Entwicklung einer Querschnittslähmung bei Patienten mit spinaler Muskelatrophie beitragen.
- Ultraschalldiagnostik
- Leistungsspektrum
- Funktioneller Farbdoppler-Ultraschall – wie ich ihn verstehe
- Durchblutungsmessung – PixelFlux-Verfahren
- Forschung
- Publikationen
- Nutcracker and May-Thurner syndrome: Decompression by extra venous tube grafting and significance of hypermobility related disorders
- Veröffentlichungen von Th. Scholbach
- Eigene Publikationen
- Erstbeschreibung der Bestimmung des Gewebsperfusionsindexes in Nierentranplantaten
- Erstbeschreibung des Mittellininesyndroms – Aspirintherapie
- Erste sonografische Gewebsperfusionsmessung in Nierentransplantaten
- Erste sonografische Tumorperfusionmessung und Korrelation zur Tumoroxygenierung
- Erstmalige Darmwandperfusionsmessung bei M. Crohn
- Erstmalige sonografische Gewebsperfusionmessung der Nieren
- Erstmaliger Nachweis von Frühveränderungen der Nierenperfusion bei Diabetes mellitus
- PixelFluxmessung der Nierengewebsperfusion
- Publikationen
- Expertise
- Bornavirusinfektion
- Wissenschaftliche Zusammenarbeit
- Cookie-Richtlinie
- Hinweise zu medizinischen Erläuterungen
- Datenschutzerklärung
- Cookie Policy (EU)
- Impressum

Erstbeschreibung einer dynamischen Kompression des Duodenums durch die sich nach dem Essen aufstauende Vena mesenterica superior
Eine Passagestörung im Duodenum kann ernsthafte Probleme bei der Nahrungsaufnahme und im Weitertransport der Nahrung verursachen. Neben angeborenen engen des Duodenums, die bereits unmittelbar nach der Geburt zu erheblichen Schwierigkeiten bei der Nahrungszufuhr führen, sind Gefäßkompressionen des Zwölffingerdarms von besonderer Bedeutung im Erwachsenenalter.
Gefäßkompressionen entwickeln sich oft über eine längere Zeit durch die Verdrängung der Hauptschlagader (Aorta) in Richtung Bauchdecke, wenn die Lordose der Lendenwirbelsäule (Hohlkreuz) zunimmt und/oder die Bauchdecke ohnehin flach über der Wirbelsäule liegt, weil zum Beispiel der Brustkorb relativ flach ist. Die Situation findet sich häufig bei Patienten mit weichem Bindegewebe-zum Beispiel dem hypermobilen Ehlers-Danlos-Syndrom.
Der Zwölffingerdarm wird dann unter Umständen von der Aorta gegen die obere Darmarterie gedrängt (Arteria mesenterica superior). In dem Winkel zwischen Aorta und Arteria mesenterica superior verlaufen Zwölffingerdarm (Duodenum) und die linke Nierenvene. Häufig tritt also die Abklemmung des Zwölffingerdarms mit der Abklemmung der linken Nierenvene gleichzeitig auf, da beiden Kompressionen der gleiche Mechanismus zugrunde liegt.
Die Kompression des Zwölffingerdarms hat dann zur Folge, dass der Transport der Nahrung über die Mittellinie, in der sich Aorta und Arterie mesenterica superior befinden, zunehmend Schwierigkeiten bereitet. Dies äußert sich in Schmerzen kurze Zeit nach der Nahrungsaufnahme, starken Völlegefühl, Aufstoßen rasch nach der Nahrungsaufnahme und in ausgeprägten Fällen sogar im Erbrechen. Die Patienten verlieren regelmäßig Gewicht, das Sie nicht ausreichend Nahrung zu sich nehmen können.
Leider wird die Diagnose meist nur aufgrund eines engen Winkels zwischen Arteria mesenterica superior und Aorta gestellt. Dieser Winkel wird in CT oder MR Aufnahmen des Abdomens gemessen. Wir an anderer Stelle erklärt, ist dieses Verfahren unzureichend und führt häufig zu viel Diagnosen.
Ich stelle hier nun erstmals eine Gefäßkompression des Duodenums vor, die nicht durch die obere Darmarterie sondern durch die obere Darmvene (Vena mesenterica superior) erzeugt wird und zwar erst, nachdem die Patientin Nahrung zu sich genommen hat.
Bei nüchterner Patientin mit leerem Magen bestand die Kompression des Duodenums nicht. Erst die Füllung des Magens löste die Kompression auf folgende Weise aus:
Die enge untere Thoraxapertur der Patientin führte zu einem sehr eingeschränkten Platz für die Oberbauchorgane, wodurch auch andere Gefäßkompressionen infolge der verstärkten Lordose bei hypermobilem Ehlers-Danlos-Syndrom verursacht wurden.
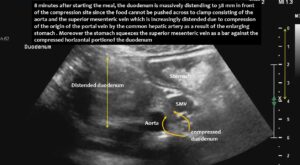
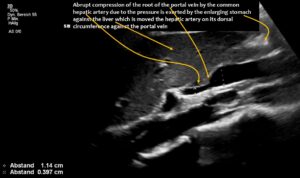
Das Volumen der aufgenommenen Nahrung und die damit verbundene Vergrößerung des Magens führt nun zu einer kritischen Situation: Der Magen drängte die Leberarterie (Arteria hepatica communis), die an der Unterfläche der Leber verläuft gegen die Pfortader (Vena portae) die das Blut von der Milz und vom Darm zur Leber führt. Dadurch wurde die Pfortader komprimiert und das Blut staute sich in der Milzvene (Vena lienalis/Vena splenica) und vor allem auch in der Vena mesenterica superior. Während die Milzvene parallel zur Pars horizontalis duodeni verläuft schneidet die Vena mesenterica superior den Zwölffingerdarm ähnlich wie die Arteria mesenterica superior im rechten Winkel. Der Aufstau der Vena mesenterica superior führte zur Kompression des Duodenums obwohl genügend Platz zwischen Arteria mesenterica superior und Duodenum verblieb. Die Arteria mesenterica superior jedoch litt nach der Nahrungsaufnahme weit nach links und bildete so mit der Aorta keine Klemme mehr für den Zwölffingerdarm. Die Anschwellung der Vena mesenterica superior, die nach Nahrungsaufnahme mit dem Ziel des Transports der Nahrungsbestandteile zur Leber deutlich stärker durchblutet wird als im nüchternen Zustand, war infolge der Kompression der Pfortader so massiv, dass die Nahrung die Pars horizontalis duodeni nicht mehr passieren konnte. Die klinischen Folgen der Patientin waren zunehmende Übelkeit nach Nahrungsaufnahme infolge der erheblichen Aufdehnung der pars descendens duodeni, rasche Sättigung, gestörter Nahrungstransport aus dem Magen trotz lebhafter peristaltischer Kontraktionen des Magens (andernorts als Gastroparese fehlgedeutet), Erbrechen und erhebliche Gewichtsabnahme. Selbst die Nahrungszufuhr über eine perkutane Jejunalsonde und über eine Magensonde konnte den Gewichtsverlust nicht aufhalten.
Diese bisher nicht beschriebene Gefäßkompressionssyndrome des Duodenums unterstreicht die Notwendigkeit einer funktionellen (vor und nach Nahrungsaufnahme) und dynamischen quantitativen farbduplexsonografischen Untersuchung. In statischen Aufnahmen, die zumeist nüchtern durchgeführt werden (MRT und CT) kann der Nachweis nicht geführt werden. Bei der Breischluck-Untersuchung, die häufig zur Diagnostik des Arteria mesenterica superior-Syndroms (Wilkie-Syndrom) eingesetzt wird, werden die Gefäße nicht abgebildet und wird nicht deutlich, wodurch die Kompression des Duodenums verursacht wird. Damit bleibt auch die Kompression der Pfortader durch den sich vergrößernden Magen unerkannt.
Anamnese:
Die Patientin, eine 21-jährige Frau, litt seit 2018 an gastrointestinalen Symptomen, die sich 2022 erheblich verschlimmerten. Sie litt unter Erbrechen, Schmerzen, Übelkeit, Müdigkeit, Blähungen und ständiger Erschöpfung. Ihr BMI lag bei 20,08. Die täglichen Bauchschmerzen, die mehr als sechs Stunden am Tag anhielten, waren mit einer Stärke von 8/10 sehr beeinträchtigend. Die Schmerzen waren im gesamten Bauchraum zu spüren, am stärksten jedoch in der linken Flanke, unterhalb des Brustbeins, rechts vom Bauchnabel und in beiden unteren Quadranten.
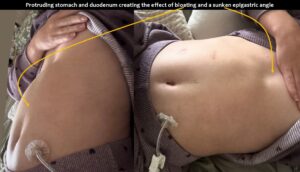
Nach dem Essen wölbte sich der Oberbauch, insbesondere wenn sie auf dem Rücken lag.
Klinische Untersuchung:
Die Patientin hatte eine Magensonde, um den Druck im Magen zu verringern, konnte diese jedoch aufgrund der oben beschriebenen starken postprandialen Bauchschmerzen, Erbrechen und Übelkeit nicht zur Ernährung verwenden. Sie wurde daher über eine transkutane Jejunalsonde ernährt. Ihre Gelenke waren hyperflexibel, was sich in einem Beighton-Score von 7/9 ausdrückte und auf eine Hypermobilitätsstörung hindeutet, vereinbar mit einem hypermobilen Ehlers-Danlos-Syndrom (hEDS). Die Palpation des Abdomens ergab keine pathologischen Resistenzen aber lokalisierte Schmerzen, hauptsächlich im linken Unterbauch, im Bereich der linken Niere, im epigastrischen Winkel und unterhalb des linken Brustkorbs. Die Auskultation ergab keine Gefäßgeräusche und eine starke Peristaltik.
Sonographische Befunde:
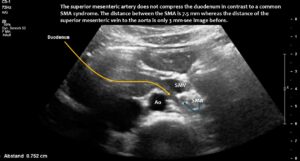
Die quantitative und funktionelle Farbdoppler-Sonographie ergab eine massive Beckenstauung mit umgekehrtem Fluss in der linken inneren Beckenvene, ein May-Thurner-Syndrom mit erheblicherKompression der linken gemeinsamen Beckenvene sowie eine vierfache Flussbeschleunigung und erhebliche Kompression der Hohlvene an ihrer Passage durch das Zwerchfell. Die Lebervenen mündeten in den komprimierten Bereich der Hohlvene. Aufgrund der flachen unteren Thoraxöffnung war die A. mesenterica superior nach links von der Aorta verschoben.
Die linke Nierenvene war stark vor dem gekrümmten Ursprung der rechten Nierenarterie komprimiert, was zu einer Strömungsbeschleunigung auf 190 cm/s führte.
Es gab Anzeichen einer mechanischen Reizung des Plexus coeliacus, die sich in einer atemabhängigen Verschiebung des Truncus coeliacus aufgrund des variablen Drucks des Ligamentum arcuatum medianum zeigte. Allerdings war noch keine signifikante Strömungsbeschleunigung innerhalb des Truncus coeliacus zu beobachten.
Es lag eine massive rechtsseitige orthostatische Nephroptose von 12 cm vor.
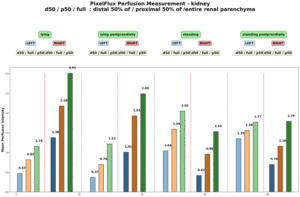
PixelFlux zeigte eine starke Unterdrückung der linken Nierenperfusion, während die rechte Nierenperfusion stark durch die Nephroptose beeinflusst war, wodurch die Parenchymperfusion im Stehen unter die der linken Niere sank. Der wichtigste Kollateralweg für die komprimierte linke Nierenvene war eine breite Hilfsvene, ein Tronc réno-rachidien: ein komplementäres Gefäß, das sich bei Patienten mit Kompression der linken Nierenvene entwickelt und Blut in den Wirbelkanal ableitet.
Die Patientin litt unter einer signifikanten zusätzlichen orthostatischen venösen Stauung im Becken, die die linksventrikuläre Füllung um 67 % und das zirkulierende Flussvolumen um 63 % reduzierte, was die orthostatische Tachykardie des Patienten erklärte.
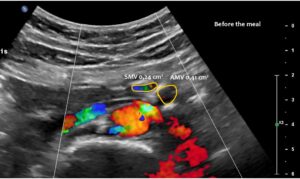
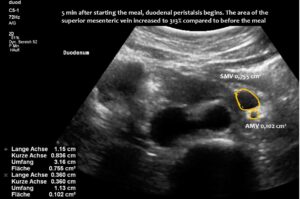
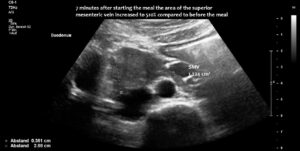
Die Vena mesenterica superior erschien bei leerem Magen normal, zeigte jedoch nach der Nahrungsaufnahme eine enorme 5-fache Vergrößerung ihrer Querschnittsfläche. Die vergrößerte Vene verhinderte den Durchgang der Nahrung durch das Dusodenum, da der Magen die Vena mesenterica superior gegen den Zwölffingerdarm drückte und dessen Passage so stark verengte, dass sich der absteigende Zwölffingerdarm auf 38 mm vergrößerte (die normale Weite beträgt weniger als 20 mm). Der Patient berichtete über erhebliche Schmerzen im Bereich des erweiterten Zwölffingerdarms unterhalb des rechten Brustkorbs.
Die Vergrößerung der Vena mesenterica superior war auf eine Kompression der Wurzel der Pfortader durch die Arteria hepatica communis zurückzuführen. Dies führte zu einer zunehmenden Abflussbehinderung sowohl aus der erweiterten Vena mesenterica superior als auch aus der nun gekrümmten Vena splenica.
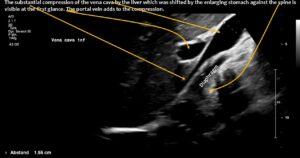
Der sich vergrößernde Magen verschob die Leber gegen den retrohepatischen Teil der Vena cava inferior, was zu Schmerzen im Unterbauch nach dem Essen beitrug.
Somit hatte der sich füllende Magen eine vierfache schädliche Wirkung auf die Verdauung:
- Aufgrund des begrenzten Raums durch die flache untere Thoraxöffnung reichte das Volumen an Nahrung und Gas im Magen nach einer Mahlzeit aus, um die Leber und ihre Hauptarterie, die entlang der Unterseite der Leber verläuft, gegen die Wurzel der Pfortader zu drücken. Dies führte zu einer erheblichen Vergrößerung der zuführenden Gefäße der Pfortader, vor allem der Vena mesenterica superior.
- Im Vergleich zum nüchternen Zustand vergrößerte sich diese Vene um das Fünffache und bildete ein Widerlager für die Aorta, wodurch beide den horizontalen Teil des Zwölffingerdarms zusammendrückten und den Durchgang der Nahrung behinderten. Dies führte zu postprandialer Übelkeit und Erbrechen sowie zur Unfähigkeit, über eine Magensonde ernährt zu werden.
- Der postprandiale Anstieg des Blutflusses zum Dünndarm und der daraus resultierende Anstieg des venösen Rückflusses in die Vena mesenterica superior trugen sicherlich zur Versteifung der Vene bei, wodurch die Kompression des Zwölffingerdarms noch wirksamer wurde.
- Der Druck der Leber gegen die Vena cava inferior verursachte zusätzliche Schmerzen im rechten Unterbauch nach dem Essen.
Meines Wissens wurde dieser Mechanismus in der medizinischen Literatur noch nicht beschrieben. Dies unterstreicht die Notwendigkeit, alle möglichen Faktoren zu berücksichtigen, die zur Kompression eines Bauchorgans beitragen.
- Abflachung der Bauchhöhle bei Patienten mit einer flachen unteren Brustöffnung, was ein Kennzeichen für Patienten mit Bindegewebserkrankungen ist.
- Erhöhte Lendenlordose, die Organe (Gefäße) gegen die Bauchdecke oder den Brustkorb drückt.
- Der manchmal unerwartete Effekt des zusätzlichen Volumens, der schon durch normale Nahrungsmengen oder die postprandiale Darmgasproduktion erzeugt wird.
- Erhöhte Blutflussvolumina dehnen die Blutgefäße als physiologische Auswirkung der Nahrungsaufnahme, was in diesem Fall relevant war, aber auch von Muskelarbeit oder erhöhter Gehirnaktivität bei anderen Patienten und anderen Gefäßgebieten.
- Die dynamische Kompression von Blutgefäßen hat Fernwirkungen auf Gefäßgebiete, wodurch das Volumen der Kollateralgefäße erhöht wird oder, wie bei dieser Patientin, das Volumen der gestauten Venen zunimmt.
- Die Auswirkung bestimmter Körperhaltungen auf die Verteilung der intraabdominalen Kompartimente.
- Der Einfluss der Atmung auf das Volumen der Bauchhöhle, wodurch sich der verfügbare Raum für Strukturen, die das Zwerchfell passieren, verändert.
Eine derart komplexe Situation mit mehreren anatomischen und funktionellen Besonderheiten kann mit herkömmlichen CT- oder MRT-Untersuchungen oder anderen gastrointestinalen Tests nicht vollständig verstanden werden. Sie erfordert eine quantitative und funktionelle Farbdoppler-Sonographieuntersuchung unter Verwendung der PixelFlux-Technik.
Auszug aus der funktionellen Bildgebung:
Normale Größe der Vena mesenterica superior, die etwas schlanker ist als die Arteria mesenterica superior, solange die Patientin nüchtern war. Aufgrund des begrenzten Platzes im flachen Oberbauch ist die Arteria mesenterica superior jedoch bereits zur linken Seite der Aorta verschoben, anstatt genau vor ihr zu liegen.
Hier wird der bislang unbekannte Mechanismus gezeigt, der eine Kompression des Zwölffingerdarms durch die vergrößerte Vena mesenterica superior verursacht. Im Gegensatz zum herkömmlichen SMA-Syndrom wirkt die Vena mesenterica superior als Widerlager , was gegen die Aorta drängt und so den Zwölffingerdarm komprimiert. Es ist wichtig, sich der Variabilität der Position der Arteria mesenterica superior bei Patienten mit flacher Bauchhöhle bewusst zu sein. Bei vollem Magen kann sie sich weiter nach links (oder rechts) der SMA verschieben als in nüchternem Zustand.
Der Längsschnitt, der die Fortsetzung der A. mesenterica superior (SMA) in die Wurzel der Pfortader zeigt, offenbart eine abrupte Verengung der Pfortader, verursacht durch deren Kompression durch die A. hepatica communis.
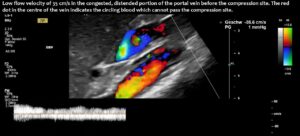
Eine Erweiterung der Vena mesenterica superior kann bereits fünf Minuten nach dem Essen beobachtet werden und führt nach sieben Minuten zu einer Vergrößerung der Querschnittsfläche um das Fünffache.
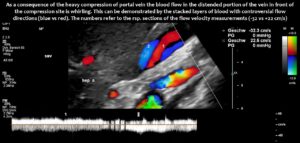
Die Kompression der Vena mesenterica superior und ihre Dehnung flußaufwärts komprimieren nicht nur den Zwölffingerdarm, sondern verringern auch den venösen Rückfluss aus dem Dünndarm, was die Nahrungsaufnahme beeinträchtigen kann. Der blockierte Blutfluss an der Kompressionsstelle lässt sich durch einen wirbelnden Blutstrom vor der Kompression nachweisen. Die aufeinanderliegenden Schichten zeigen sowohl einen antegraden als auch retrograden Fluss, wie an der Schichtung von blauen und roten Flusssignalen innerhalb der erweiterten Vene zu erkennen ist, was wie die Spektralanalysen am unteren Bildrand auf gegenläufige Flussrichtungen hinweist.
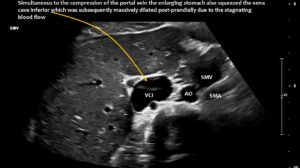
Die postprandiale Kompression der Hohlvene verursachte Schmerzen aufgrund eines behinderten venösen Rückflusses vom Bauchraum zum Herzen.
Pixelflussmessungen der Nierenperfusion zeigen die schwerwiegenden Auswirkungen einer Kompression der linken Nierenvene, die zu Schmerzen unterhalb des linken Brustkorbs führt. Diese Schmerzen verstärken sich nach den Mahlzeiten aufgrund der Wechselwirkung zwischen dem Zwölffingerdarm und der linken Nierenvene, die beide zwischen der Aorta und der oberen Mesenterialarterie verlaufen.